Кишечная палочка как микроорганизм в жизни человека

Кишечная палочка является естественным обитателем человеческого кишечника и одновременно может быть причиной различных заболеваний. В этом материале вместе с профессионалом обсуждаем, почему эта бактерия важна для нашего организма и в каких обстоятельствах она представляет опасность.
О кишечной палочке слышали даже те, кто не имеет отношения к медицине или микробиологии. Многие осведомлены о том, что она может вызывать кишечные инфекции и ряд серьезных заболеваний. При этом эта бактерия присутствует в нашем организме постоянно и играет важную роль в таких процессах, как пищеварение и синтез некоторых витаминов. По этой причине у многих возникает вопрос: является ли кишечная палочка опасной или полезной, какие недуги она может спровоцировать, каким образом производить лечение и как избежать заражения. Мы обсудили эти вопросы с экспертом в данной области.
Общее представление о кишечной палочке
Кишечная палочка (Escherichia coli, E. coli) – это безкислородная бактерия, которая естественным образом обитает в кишечниках человека и теплокровных животных. Она колонизирует кишечник новорожденного ребенка в пределах 40 часов с момента рождения и остается там на протяжении всей его жизни.
Обычно уровень E. coli в толстом кишечнике составляет 10^6 – 10^8 КОЕ/г. Находясь в кишечнике, эта бактерия не приносит вреда, а наоборот, оказывает положительное влияние. Она входит в состав кишечной микрофлоры, необходимой для полноценного пищеварения, и участвует в синтезе витамина К и витаминов группы B. Эти витамины способствуют усвоению кальция, поддерживают здоровье кровеносных сосудов и нормальную свертываемость крови, а также регулируют обмен жирных кислот, желчи, холестерина и билирубина. Один из штаммов E. coli, известный как Mutaflor, применяется в медицине в качестве пробиотика для терапии заболеваний ЖКТ.
Кишечная палочка становится угрожающей, когда она покидает свою естественную обитель и проникает в другие органы и ткани, такие как уретра, мочевой пузырь или брюшная полость. В таких случаях она может вызывать инфекционно-воспалительные заболевания. Кроме того, существуют патогенные штаммы Escherichia coli, которые обычно вызывают заболевания желудочно-кишечного тракта, но также могут поражать и другие системы организма. Далее рассмотрим разновидности кишечной палочки и заболевания, к которым она может привести.
Полезные сведения о кишечной палочке
| Серотип кишечной палочки | Опасные последствия | Географическое распространение |
| O157: H7 STEC O157 Энтерогеморрагический штамм | Сильные пищевые отравления. Развитие геморрагического колита. |
Европа, Россия, США |
| O104: H4 Энтерогеморрагический штамм | Вызывает гемолитико-уремический синдром, состоящий в снижении свертываемости крови, развитии анемии и почечной недостаточности. | Австрия, Чехия, Дания, Франция, Нидерланды, Норвегия, Швеция, Испания, Швейцария, Великобритания, США, Финляндия, Словакия. В России встречается редко. |
| ЭПКП (О26, О44, О55, О111 и др.) Энтеропатогенные штаммы | Вызывают кишечные инфекции или энтериты у маленьких детей (до 2 лет). | Европа, Россия, США |
| ЭТКП (О1, О6, О8, О25 и др.) Энтеротоксигенные штаммы | Являются основной причиной "диареи путешественников", преимущественно у людей, посетивших тропические страны. | Европа, Россия, США |
| ЭИКП (О28ас, О112ас, О124, О129 и др.) Энтероинвазивные штаммы | Вызывают дизентериеподобные инфекции у детей и взрослых. | Европа, США, Россия |
Патогенные штаммы кишечной палочки действуют на организм различными способами.
- Энтеротоксигенные виды производят токсины, которые приводят к выделению большого объема воды и электролитов в просвет кишечника, что вызывает диарею.
- Энтероинвазивные штаммы проникают в слизистую оболочку толстого кишечника, вызывая воспаление и эрозии.
- Энтероадгезивные штаммы прикрепляются к стенкам кишечника и способствуют развитию продолжительной, но относительно легкой кишечной инфекции.
- Энтерогеморрагические штаммы производят шига-токсин, который повреждает мелкие кровеносные сосуды в стенке кишечника, что может вызвать появление крови в кале, ишемию и некроз.
Внешний вид кишечной палочки
Эта бактерия представляет собой палочку с округлыми краями. Ее длина варьируется от 1 до 3 мкм, ширина — от 0.4 до 0.8 мкм. Некоторые штаммы обладают жгутиками, что позволяет им передвигаться.
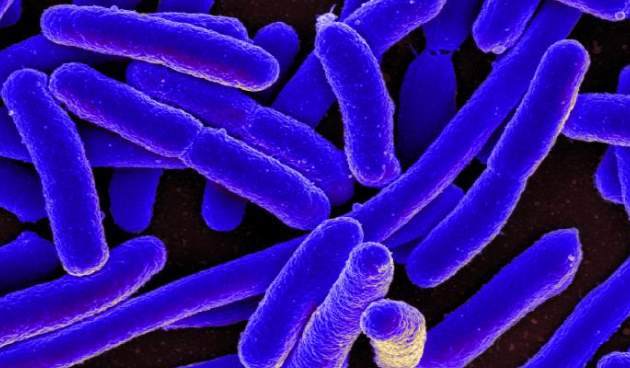
Кишечная палочка может быть видна только под микроскопом. При проведении окрашивания по Граму она не поглощает краситель, из-за чего ее относят к грамоотрицательным бактериям.
Способы передачи кишечной палочки
Патогенные штаммы кишечной палочки передаются фекально-оральным путем. Это подразумевает, что с пищей или водой в организм человека могут попасть крошечные частицы фекалий, содержащие E. coli. Несмотря на неприятный аспект, именно так распространяются большинство кишечных инфекций.
Заражение возможно через грязные руки, непомытые фрукты, ягоды и овощи, а также через продукты, которые не подвергались термической обработке или были приготовлены с нарушением гигиенических требований.
Особую опасность представляют сырое молоко, недожаренное мясо, мясные полуфабрикаты, нарезки сыра и колбасы. Также возможна инфекция через некипяченую воду, если она загрязнена E. coli.
Недуги, вызываемые кишечной палочкой
Прежде всего, речь идет об эшерихиозах — целой группе острых инфекционных заболеваний, поражающих желудочно-кишечный тракт. Опасным осложнением этих заболеваний может стать гемолитико-уремический синдром. Кроме того, кишечная палочка часто вызывает недуги мочеполовых органов, такие как цистит, пиелонефрит и простатит. Реже бактерия служит причиной менингита, сепсиса и пневмонии.
Эшерихиозы
К этой группе относятся геморрагический колит, "диарея путешественников" или холероподобный эшерихиоз, а также коли-инфекция и дизентериеподобный эшерихиоз. Рассмотрим кратко симптомы каждого заболевания и методы лечения.
- Геморрагический колит затрагивает как детей, так и взрослых, вызванный энтерогеморрагическими штаммами. Симптомы: температура тела нормальная или слегка повышенная, болезненные спазмы в животе, частый стул с наличием крови.
- Холероподобный эшерихиоз, или "диарея путешественников", вызывается энтеротоксигенными штаммами. Болезнь наблюдается у людей всех возрастов. Основные проявления: многократная рвота, болезненные ощущения в области пупка, частый водянистый стул без слизи и крови, быстрый риск обезвоживания.
- Дизентериеподобный эшерихиоз может встречаться как у детей, так и у взрослых. Симптоматика: температура на уровне субфебрильной, частый жидкий стул без патологий, схваткообразные боли в животе.
- Коли-инфекция и коли-энтерит, в основном, поражает детей младше двух лет. Возбудитель — энтеропатогенные штаммы. Симптомы включают тошноту, рвоту, частое жидкое испражнение с признаками интоксикации.
Основные методы лечения эшерихиозов включают регидратацию организма с помощью солевых растворов для перорального применения. Для этой цели подойдут средства такие, как "Регидрон", "Цитроглюкосолан", "Гидровит" и другие.
Пациентам могут назначить кишечные антисептики, энтеросорбенты и ферменты поджелудочной железы. В случаях тяжелых форм болезни прибегают к антибиотикам и инфузии солей. Антибиотики назначаются только после проведения анализов на чувствительность для подбора наиболее эффективного препарата.
Гемолитико-уремический синдром (ГУС)
Это серьезное состояние может развиться как осложнение кишечной инфекции, вызванной штаммами кишечной палочки. Чаще всего ГУС встречается у детей младше пяти лет, но также может наблюдаться и у взрослых. При этом состоянии наблюдается разрушение тромбоцитов, что приводит к анемии и возможной почечной недостаточности из-за повреждений сосудов в почках.
Пациенты с ГУС, как правило, жалуются на общую слабость, болезненные ощущения в животе, частые кишечные испражнения, кровотечения, кожные высыпания, головокружение и головные боли. Возможно появление отеков и уменьшение объема выделяемой мочи.
Лечение гемолитико-уремического синдрома проводится в стационаре с применением препаратов, способствующих восстановлению жидкости, справлению с анемией и судорогами. В некоторых случаях используют гемодиализ.
Инфекции мочеполовых органов
Инфекции мочеполовых органов у мужчин, женщин и детей чаще всего вызываются именно кишечной палочкой. Эта бактерия может спровоцировать острые формы цистита, пиелонефрита и простатита.
- Острый цистит представляет собой воспалительное заболевание мочевого пузыря, проявляющееся дискомфортом в нижней части живота, частыми приступами болезненного мочеиспускания с ощущением рези и жжения. В моче могут быть обнаружены следы крови. Для терапии острого цистита применяются антибактериальные медикаменты, преимущественно уроантисептики (такие как фосфомицин и нитрофурантоин). При частых рецидивах бактериальной инфекции может быть назначен препарат на основе лиофилизированных бактерий Escherichia coli, который способствует усилению иммунитета.
- Острый пиелонефрит – это воспаление почек, которое выражается в высокой температуре (до 39-40˚С), тупых болях в пояснице, а также в других симптомах, таких как слабость, тошнота и головные боли. Моча зачастую становится мутной, иногда приобретая красноватый оттенок. Главное средство борьбы с острым пиелонефритом – это антибиотики, которые могут как вводиться через инъекции, так и приниматься внутрь (предпочтение отдается антибиотикам из группы фторхинолонов).
- Острый бактериальный простатит – воспаление предстательной железы, с которым часто сталкиваются мужчины в возрасте от 30 до 45 лет. Данное заболевание сопровождается ощущением тяжести и дискомфорта в промежности, болями внизу живота, области крестца и мошонки, а также болезненным мочеиспусканием, повышением температуры, слабостью и признаками интоксикации. Для лечения острого простатита назначаются антибиотики, обычно комбинирующие несколько препаратов из групп фторхинолонов, аминогликозидов и цефалоспоринов третьего и четвертого поколений.
Менингит, вызванный эшерихией
Это редкое, но серьезное заболевание, которое чаще всего развивается у новорожденных с низкой массой тела (до 2500 г). Симптомы менингита включают в себя резкое повышение температуры до 39-40˚С, рвоту, беспокойство, тошноту и судороги. Лечить подобные случаи потребуется в стационаре, где будет назначена курс антибактериальной терапии.
Пневмония, вызванная грамотрицательной флорой
Кишечная палочка может стать источником пневмонии, то есть воспаления легких. Как правило, такое воспаление возникает в условиях стационара и называется внутрибольничной или госпитальной пневмонией. Обычно страдают от данного заболевания люди с тяжёлой остроконечной и хронической патологией, находящиеся длительное время на лечении в hospital. К факторам риска относятся использование искусственной вентиляции легких, применение антибиотиков, кортикостероидов и цитостатиков, наличие заболеваний органов дыхания, ожогов, а также проведение нейрохирургических и кардиохирургических операций.
Симптомы пневмонии включают кашель с мокротой, одышку, общую слабость и температуру, которая может превышать 38 либо опуститься ниже 36˚С. Для лечения такой пневмонии используют антибиотики в инъекционных формах и таблетках.
Комментарии эксперта о методах лечения инфекций, вызванных кишечной палочкой
— Легкие формы кишечных инфекций можно лечить в домашних условиях, тогда как средние и тяжелые требуют госпитализации. Главный метод терапии для людей с легкими формами кишечных инфекций — это регидратация и дезинтоксикация. В этот период применение антибиотиков нецелесообразно.
Если у человека наблюдаются частые рвоты, высокая температура и жидкий стул, важно обратиться к участковому врачу или вызвать скорую помощь. Назначение лечения должен осуществлять только специалист, а антибактериальные препараты прописываются на основании результатов бактериологического анализа, — разъясняет эксперт в области эпидемиологии.
Анализы для выявления кишечной палочки
Первым шагом является бактериологическое исследование каловых масс, которые "высеиваются" на специальные питательные среды. Положительным считается результат, при котором на среде образуются колонии E. coli.
Для обнаружения кишечной палочки в крови используется анализ на стерильность. Существуют также другие виды анализов, позволяющие обнаружить E. coli в различных биоматериалах, включая бактериологические исследования мокроты или содержимого ран.
Когда назначаются анализы на наличие кишечной палочки
Анализы могут быть назначены в случае появления у пациента симптомов острого кишечного расстройства: тошнота, рвота, схватки в животе, частый водянистый и обильный стул, возможно, с примесью слизи или крови. Анализы также могут быть рекомендованы людям, имевшим контакт с заболевшими эшерихиозом.
Часто задаваемые вопросы и ответы на них
Что делать, если в анализах обнаружили кишечную палочку, и можно ли заразиться во время отдыха на море? На эти и другие вопросы отвечает эксперт в области эпидемиологии.
Причины и опасности наличия кишечной палочки в моче у мужчин и женщин?
— Кишечная палочка может попасть в уретру из-за неправильно выполненной гигиенической процедуры, а у женщин также во время полового акта. Из уретры она может перемещаться в мочевой пузырь, почки и предстательную железу, что приводит к циститу, пиелонефриту, простатиту и другим проблемам.
Что означает обнаружение кишечной палочки в мазке у женщин?
— Наличие кишечной палочки в мазке не всегда указывает на наличие заболевания. Если эшерихия коли обнаружена в концентрации 10^4 КОЕ/мл, это считается нормальным и не требует лечения. Насторожиться стоит при превышении этих значений или наличии симптомов: зуда, ненормальных выделений. В таких случаях повышенное содержание кишечной палочки может быть вызвано инфекцией хламидиями.
Можно ли заразиться кишечной палочкой в море?
— Безусловно, возможна инфекция во время купания в море. Если вода попадает в рот, существует ризик развития кишечного заболевания. Также возможна инфекция через поврежденные участки кожи и слизистую глаз, что может вызвать воспалительный процесс.
При какой температуре погибает кишечная палочка?
— При 60°C она погибает через 15 минут, а при 100 °C - практически мгновенно.
Как предостеречь себя от заражения кишечной палочкой?
— Регулярное мытье рук, особенно после посещения туалета, перед едой и во время приготовления пищи, является важной профилактической мерой. Людям, ухаживающим за детьми, пожилыми и immunocompromised пациентами, следует особое внимание уделять гигиене, поскольку эшерихия коли может передаваться от человека к человеку.
Фрукты и овощи необходимо тщательно мыть (желательно очищать), особенно если планируется их употребление в сыром виде. Во время приготовления пищи температура центра продукта должна составлять не менее 70°C. Уязвимые группы (например, дети, пожилые) должны избегать употребления непрошедших термической обработке мясных изделий и сырого молока.
Не забывайте о правилах личной гигиены: необходимость принятия душа перед половым актом для предотвращения заражения кишечной палочкой и использование индивидуальных полотенец.

















